张晓薇医生的科普号
- 精选 盆腔器官脱垂患者治疗方式的选择
盆腔器官脱垂是指一个或多个脏器从正常的解剖位置下移。由于盆腔器官除了生殖器官以外,还包括膀胱、尿道、直肠及部分结肠以及盆腔腹膜等,分类为子宫脱垂、阴道前壁脱垂、阴道后壁脱垂和阴道穹窿脱垂。盆腔器官脱垂会出现一系列的子宫脱垂、阴道脱垂、膀胱尿道功能障碍、肛肠功能障碍、性功能障碍、肠疝及腹膜疝等相关症状。发病率在正常人群中大约为40%,严重影响女性的生活质量。部分重度的患者因肾积液及输尿管梗阻导致肾功能障碍。盆底器官脱垂的治疗方式选择正确与否至关重要。它关系到患者治疗后疗效、功能恢复、以及生活质量改善等方面。手术方式选择不当有可能导致严重的并发症及功能障碍。以下介绍有关盆底器官脱垂的治疗方式的选择。一、非手术治疗:(一) 生活方式的干预:减轻体重可以明显减轻轻中度盆腔器官脱垂的症状,以及尿频、尿急、尿失禁症状;另一方面,相关疾病的治疗也是很重要的,比如:慢性肺部疾病、糖尿病、神经系统疾病、便秘等,因为这些疾病会诱发和加重盆底器官脱垂和尿失禁。(二)功能锻炼:对于轻度盆腔器官脱垂或轻、中度尿失禁患者盆底肌肉训练往往都能有很好的效果,治愈率达70%左右。能很有效的控制症状,且延缓脱垂的进展,尤其年轻产后患者,积极治疗后,有很明显的疗效。产后盆底康复治疗可明显减少盆底器官脱垂和尿失禁的发病。可参照如下方法进行训练:持续收缩盆底肌不少于3s,松弛休息2~6s,连续15~ 30 min,每天3次;或每天做150~200次。训练最好是在专业人员指导下进行,对于训练效果不满意或盆底肌收缩力弱者还可辅以生物反馈治疗或电刺激等方法治疗。(三)子宫托:子宫托是唯一特异的非手术治疗方法。尤其对于老年患者、不愿意手术治疗或全身状况不能耐受手术、孕期或未完成生育者,盆腔器官脱垂术后复发也可以尝试上子宫托治疗。对于严重盆腔器官脱垂不能自然还纳者,在手术前上子宫托治疗可以缓解症状,减轻局部组织水肿及阴道上皮的过度角化,有利于减少术中出血和手术操作,减少副损伤的风险。但对于宫颈过度延长、急性盆腔炎症、阴道炎、严重的阴道溃疡、对子宫托材料过敏,不能确保随访的患者不宜选择子宫托治疗。二、手术治疗手术主要适用于有脱垂相关症状明显、非手术治疗失败、或不愿意非手术治疗的患者,最好是完成生育且无再生育愿望者。手术治疗分为盆底重建手术和封闭性手术两类。重建手术的目的是恢复阴道/子宫的解剖位置,而阴道封闭术或半封闭术是将阴道部分或全部关闭,使脱垂的器官回放至阴道内,它属于非生理性恢复,但具有创伤小、手术时间短、恢复时间快、成功率高等优点,尤其适宜于年龄大于75岁以上的患者。盆底重建手术又可粗略地分为传统术式和新术式两种,以下分别介绍:(一)传统术式主要是针对脱垂部位进行修剪、缝合,以改善症状为主。包括阴道前后壁修补术和改良曼氏手术,一般适宜于有症状年轻的、阴道脱垂较轻、或宫颈延长的轻、中度脱垂患者,这个手术的优点是:简单易行、副损伤小。但对于重度脱垂者易发生术后复发,复发率约45%左右。传统手术失败多见于重度子宫脱垂、阴道穹窿脱垂以及肠膨出、腹膜疝形成、或重度阴道前壁脱垂的患者。对于这一类患者有必要加用辅助材料进行盆底修复,如人工合成网片或生物补片等。加用网片修复手术可经阴道、经腹或经腹腔镜下进行,应根据患者的年龄、脱垂程度、对生活质量的要求、主要症状、肥胖、复发风险评估、术前膀胱、尿道、肛肠及性功能状态、手术耐受情况、合并内、外科情况等综合考虑。因为盆腔器官脱垂和尿失禁两个病被称之为“孪生姐妹”,大约半数以上的盆腔器官脱垂患者合并尿失禁,所以,术前膀胱和尿路功能评估是非常有必要的。(二)新的盆底重建手术适宜于重度盆底器官脱垂患者或术后复发的患者。归类为两大类:(1)针对子宫脱垂和阴道顶端脱垂的悬吊式手术,如利用自身组织悬吊手术如高位骶韧带悬吊术、骶棘韧带固定术和加用网片的腹腔镜下阴道/子宫骶骨固定术,后者是目前公认的疗效最佳的术式。治愈率达95%左右,网片相关并发症发生率低,网片侵蚀率3%左右,术后疼痛发生率低,明显低于经阴网片植入手术。性生活质量的影响小。但不适宜于高龄、过度肥胖、有腹腔镜禁忌证的患者。且手术技术的要求较高。(2)经阴道植入网片的全盆底重建术适宜于术后复发的患者以及年龄偏大的重度盆腔器官脱垂(脱垂Ⅲ~Ⅳ度)初治患者。该类手术主要优点是能够同时纠正多腔室缺陷,尤其纠正侧方缺陷。该类手术对性生活是否有影响目前尚无循证医学结论,故在年轻、性生活活跃的患者,应慎重选择。手术者必需熟悉盆底解剖,经过相关的专科培训, 掌握手术层次及腔隙的分离及正确的手术操作,成功率与术者的经验相关。术后网片相关的并发症主要是网片的暴露、皱缩、感染及疼痛等,术后阴部及盆腔疼痛是临床处理的难点。盆底手术后的雌激素应用也是十分重要的。术前要根据粘膜厚度,是否发生溃疡决定应用时间。术后则要常规应用1个月,之后个体化应用6 ̄12月。推荐阴道局部使用雌三醇乳膏。术后3个月内避免增加腹压及负重、禁性生活。术后建议终生随访,及时发现复发、处理手术并发症。随着对盆底解剖研究的深入,新的理论不断提出,手术器具、辅助材料的研发和改进,盆底重建手术逐渐多样化。没有哪一种术式可以适合于所有的盆腔器官脱垂患者,要根据患者的年龄,对性功能要求,脱垂程度,有无合并症等综合考虑,选择适宜患者且术者熟悉的手术方式,以达到理想的手术疗效。
张晓薇 主任医师 广医一院 妇产科1.2万人已读 - 精选 卵巢癌的防治
卵巢癌是卵巢肿瘤的一种恶性肿瘤,是指生长在卵巢上的恶性肿瘤,其中90%~95%为卵巢原发的恶性肿瘤,另外5%~10%为其它部位的癌瘤转移到卵巢。由于卵巢癌早期缺乏症状,即使有症状也无特异性,临床表现不典型,筛查方法仍不确定。因此,卵巢癌的早期诊断比较困难,60%~70%的患者就诊时已为晚期,而晚期病例疗效不佳。因此,虽然卵巢癌的发病率低于宫颈癌和子宫内膜癌,居妇科恶性肿瘤的第三位,但死亡率却超过宫颈癌及子宫内膜癌之和,高居妇科癌症首位,是严重威胁妇女健康的重大疾患。一、卵巢癌发病的高危因素有哪些? 目前对卵巢癌的发病原因仍不清楚,可能有以下的高危因素:1、年龄卵巢癌可发生任何年龄,年龄越高,发病越多。一般多见于更年期和绝经期妇女。20岁以下发病较少。不同类型的卵巢癌年龄分布也不同。卵巢上皮癌40岁以后迅速增加,高峰年龄为50-60岁,到了70岁以后,发病率逐渐下降;性索间质肿瘤类似卵巢上皮癌,随年龄增长而上升;而生殖细胞肿瘤多见于20岁以前的年轻女性,独身或未生育的妇女卵巢癌发病率高。2、内分泌因素卵巢癌多发生在未产女性或未育女性,妊娠对卵巢癌似有对抗作用,认为每日排卵所致卵巢表现上皮反复受损与卵巢癌发生有关。有人统计,独身者的卵巢癌发病率较已婚已育者高60%-70%。另外,由于乳腺癌、子宫内膜癌患者均为雌激素依赖性的癌瘤,也易并发卵巢癌。3、血型有人分析发现A型血者卵巢癌发病率高,O型血者的发病率较低。4、精神因素精神因素对卵巢癌的发生发展有一定的影响。性格急躁,长期的精神刺激可导致宿主免疫监视系统受损,对肿瘤生长有促进作用。卵巢对香烟也很敏感,每天吸20支香烟的妇女,闭经早,卵巢癌发病率高。经常接触滑石粉、石棉的人患卵巢癌的机会较多。5、遗传和家族因素约20-25%卵巢癌患者的直系亲属中有癌瘤患者。6、环境因素工业发达国家及上层社会妇女卵巢癌发病率高,可能与饮食中高胆固醇有关。另外,电离辐射及石棉、滑石粉能影响卵母细胞,而增加引发卵巢癌的机会,吸烟及维生素A、C、E的缺乏也可能与发病有关。二、卵巢癌的主要症状有哪些?早期多无症状,中、晚期患者常常出现消化道症状为主的非特异性表现,如食欲不振、消化不良、腹胀、腹痛等,甚至可出现呼吸困难、心率加快、排便困难、贫血、消瘦等。三、如何诊断卵巢癌?常用的检查方法有:影像学检查(B超、盆腔MRI、CT、PET-CT等)拟确定盆腔包块的大小、部位、性质,是否伴有腹水、淋巴结及其他部位转移等;实验室检查(肿瘤标记物CA125、CEA、AFP、HCG、CA199等)、穿刺取腹水找癌细胞检查可辅助诊断;腹腔镜探查及活检病理确诊。四、如何治疗卵巢癌?手术是卵巢癌的主要治疗手段,可明确诊断并进行全面分期手术或肿瘤细胞减灭术。化疗是卵巢癌的主要辅助治疗手段,可减缓术后复发,延长生存期,提高总体治愈率。其他治疗还包括免疫治疗、中药治疗等。广州医科大学附属第一医院 妇产科张晓薇 王苏2015年7月3日
张晓薇 主任医师 广医一院 妇产科2592人已读 - 精选 如何预防宫颈癌的发生?
如何预防宫颈癌的发生?宫颈癌是最常见的女性生殖道恶性肿瘤,发病率在女性肿瘤中位于第二,仅次于乳腺癌。每年全球有50万新增病例及每年25万的死亡人数,中国每年新发病例估计近10万,约占世界新发病例总数的1/5;死亡人数约为3万。近几年流行病资料显示,宫颈癌发病趋于年轻化,且呈上升趋势。宫颈癌属于感染性疾病,主要是人乳头瘤病毒(human papillomaviruses, HPV)感染,以HPV16型、18型最多见。HPV感染可导致宫颈上皮内瘤变(CIN),即宫颈癌前病变。一般宫颈癌前病变发展到宫颈癌的时间,大约10年左右,它是唯一可预防的妇科癌症。一、哪些是宫颈癌的高危人群?1、生殖道高危型人乳头瘤病毒感染的女性 2、有多个性伴侣或性交频繁者; 3、高危男性性伴侣(曾有患宫颈癌前病变或宫颈癌的性伴侣);4、初次性交年龄低的女性; 5、患有其他性传播疾病,尤其是多种性传播疾病混合存在的女性;6、正接受免疫抑制剂治疗的女性;7、吸烟的女性。8、有过宫颈病变,如患有慢性宫颈炎不及时治疗、CIN及生殖道恶性肿瘤病史的女性9、艾滋病病毒感染的女性。 二、宫颈癌的主要症状有哪些?早期宫颈癌可以没有任何症状,典型的症状包括:阴道出血,尤其是同房后出血是早期的宫颈病变的危险信号;中、晚期可出现阴道排液增多或伴恶臭的白带;晚期症状可出现尿频、尿急、肛门坠胀、便秘、下腹痛、坐骨神经痛、下肢肿痛等。三、如何筛查宫颈癌前病变及宫颈癌?第一步,宫颈细胞学检查,即阴道脱落细胞涂片检查是目前筛选和早期发现宫颈癌的主要方法。35岁以上的女性最好联合检测高危型HPV病毒,则可提高筛查的检出率。第二步进行阴道镜检查,对宫颈刮片细胞学可疑或阳性而肉眼未见明显癌灶者,阴道镜检查同时进行醋白试验和碘试验,根据检查所见确定活组织检查部位,以提高活检的正确率。第三步是宫颈和颈管活组织检查 是确诊宫颈癌的最可靠和不可缺少的方法。当宫颈刮片细胞学多次检查为阳性而活检阴性,应行宫颈锥形切除连续病理切片检查进一步确诊。病理学诊断是宫颈癌诊断的金标准。最理想筛查方案:对经济条件允许的人群,推荐采用高危型HPV检测联合宫颈液基细胞学检查(TCT、Autocyte),其灵敏度高,漏诊率极低,准确率可达97%,对于HPV阴性同时宫颈细胞学检查正常者,其发病风险很低,随访间隔可以延至3~5年;对HPV阳性但宫颈细胞学阴性者每年随访一次;对HPV和宫颈细胞学同时阳性或HPV阴性但宫颈细胞学阳性者应进行阴道镜检查,在阴道镜指引下取一些组织做病理切片检查确诊。2012年国际宫颈癌筛查指南概述年龄推荐筛查方法筛查结果的处理备注<21不进行筛查不适合进行HPV检测,ASC-US者也不使用HPV检测21~29单独细胞学筛查,每3年1次HPV(+)的ASC-US或≥LSIL:参考NCCN或ASCCP指南进行处理对这一人群进行筛查不适合用HPV检测细胞学阴性或ASC-US但HPV(-):3年后再进行细胞学检查30~65HPV和细胞学联合筛查,每5年1次HPV(+)的ASC-US或≥LSIL:参考NCCN或ASCCP指南进行处理一般不推荐单独使用HPV筛查HPV(+)、细胞学(-),可选择:①1年后再次复查细胞学和HPV;②行HPV16或HPV16/18检测:如HPV16或HPV16/18(+),行阴道镜检查;如果HPV16或HPV16/18(-),1年后复查细胞学和HPV细胞学(-)或ASC-US+HPV(-),5年后再次联合筛查单独细胞学筛查,每3年1次HPV(+)的ASC-US或≥LSIL:参考NCCN或ASCCP指南进行处理细胞学(-)或HPV(-)的ASC-US:3年后细胞学检查>65既往筛查结果连续阴性时可终止筛查如果既往有≥CIN2病史,至少进行20年的常规筛查子宫切除术后的女性不接受筛查宫颈已切除并且2年内无≥CIN2病史者可不筛查HPV疫苗接种者和无接种HPV疫苗者的筛查方式相同四、如何预防宫颈癌1. 实行晚婚和计划生育,避免早婚早育、多产、性生活紊乱。2.讲卫生和保持正当的性行为。3. 积极治疗妇科疾病,例如慢性宫颈炎、宫颈糜烂、白斑、息肉以及生殖道滴虫、霉菌等感染。4. 男性健康;应注意包皮的清洁,包皮过长者应进行手术治疗,性生活前应注意清洗干净。5. 宫颈癌初筛普查:任何有3年以上性行为或21岁以上有性行为的妇女,而对高危妇女人群则是筛查的重点。筛查间隔时间1年。五、关于宫颈癌疫苗现在全世界有两家公司生产HPV疫苗,一种是4价疫苗,针对HPV-6、HPV-11、HPV-16和HPV-18这4型病毒;另一种是2价疫苗,只针对HPV-16和HPV-18。其中HPV-16和HPV-18都是会引起宫颈癌的高危型HPV。由美国全国健康与营养调查2003-2006年数据可以看出,14-19岁这一年龄段的女孩超过20%已经感染了HPV,HPV感染率在20-24岁时达到高峰近50%。而HPV是最主要的传播途径即为性接触传播,所以没有性接触的11-12岁女孩是最适宜的接种人群,但疫苗接种的年龄有可能放宽至45岁。但是,应注意宫颈癌疫苗不是万能的。虽然高危型的HPV-16和HPV-18导致的宫颈癌占到了HPV感染相关宫颈癌的70%,但其他高危型HPV导致的30%宫颈癌则不在这2种疫苗的预防范围。对于该疫苗所能抵抗的两种或四种病毒亚型以外的其它高危亚型的感染,注射疫苗也起不到防护作用,继续使用安全套,能更多地减少宫颈癌。六、宫颈癌的生育问题1. 怀孕前一定先做全面妇科检查,绝不能省略宫颈癌筛查!宫颈癌前病变和宫颈癌在早期时不会影响怀孕,即使有阴道出血的症状,也往往会被误认为是先兆流产的现象而被忽视。有些女性在怀孕前就已经有癌变,只是当时没有进行检查或是没有检查出来。因此,女性在准备怀孕前2 ̄3月,应该要做全面的妇科检查。2. 怀孕会导致宫颈癌变加速、恶化经医学研究表明,怀孕后身体的抵抗力会有所下降,再加上雌激素、孕激素分泌的改变会使癌变加速、恶化,等生下孩子以后再治疗就晚了。所以,一旦发现了病变,医生会根据孕妇的年龄、病变程度、对生育的要求等进行综合考虑,制定解决方案。必要时以保护母体安全为原则,对于妊娠合并中、晚期宫颈癌患者应及时终止妊娠和积极治疗宫颈癌。3. 患了宫颈癌并不意味着绝对不能保留生育能力这要根据病变的具体情况,如果是宫颈癌前病变,治疗基本上都能在门诊进行,不需要住院。现在的治疗方法很多,比如激光、冷冻,LEEP(一种电动手术刀,用来切除宫颈病变区域部分)手术等。如果是原位癌,可以采用锥形切除手术治疗,手术后2 ̄3天就可以出院了。对于早期宫颈癌还可进行保留生育功能的宫颈广泛切除术,可保留子宫、保留患者的生育功能。如果病情发展到了癌症的中、晚期,那就不得不采用广泛子宫全切除术,配合放疗、化疗相结合的综合治疗,就无法保留生育能力了。因此,宫颈癌的治疗强调早期发现、早期治疗。七、宫颈癌的治疗早期宫颈癌以手术治疗为主,原位癌和ⅠA期宫颈癌治愈率接近100%。手术治疗适用于宫颈癌ⅠA~ⅡA期患者,中晚期患者多选择放射治疗加化疗等综合治疗。 作者:广州医科大学附属第一医院 妇产科 张晓薇 王苏 2015年7月4日
张晓薇 主任医师 广医一院 妇产科4520人已读 - 精选 子宫内膜癌的防治
广州医科大学附属第一医院 妇产科张晓薇 王苏子宫内膜癌是最常见的女性生殖系统肿瘤之一,是导致死亡的第三位妇科恶性肿瘤。近年,子宫内膜癌的发病率有逐年升高及年轻化的趋势。一、 子宫内膜癌的高危因素有哪些?(1)有高血压、糖尿病、肥胖的患者,多囊卵巢综合症、不育,绝经延迟者;(2)有长期单一应用雌激素、他莫西芬或有其他雌激素增高的疾病史者;(3)有乳腺癌、子宫内膜癌家族史者。二、子宫内膜癌的早期症状有哪些?早期患者可无明显症状 。子宫内膜癌的主要临床症状为:绝经后阴道出血或绝经前不规则阴道出血,后者常易忽略,误认为是内分泌失调而延误诊断;也有些患者误认为绝经前的正常情况而无就诊,就诊时已是疾病的较晚期。另外阴道排液增多、腹痛等也应警惕子宫内膜癌,阴道排液伴血性白带,可能会误诊为阴道炎。晚期患者可有下肢肿痛;尿路症状、继发贫血、消瘦、发热等表现。三、如何诊断子宫内膜癌?(1)B超检查: 彩色超声检查可以了解子宫大小、子宫内膜厚度、有无宫腔内回声不均或赘生物、肌层浸润及其程度等。尤其是绝经后子宫内膜厚度大于150px,宫内有异常回声者应及时进一步明确诊断。(2)分段诊刮:分段诊刮是分别刮取子宫颈管和子宫内膜组织,分别送病理。它是确诊子宫内膜癌最常用、最有价值的检查方法。对于阴道大量出血或出血淋漓不断的患者,分段诊刮还可以起到止血的作用。分段诊刮可以明确病灶的部位,是否癌灶侵犯宫颈,也可以明确肿瘤的病理类型及恶性程度。(3)宫腔镜检查:宫腔镜可直接观察宫腔及宫颈管有无癌灶存在,观察癌灶部位、形态、大小、病变范围,以及宫颈管有否癌症受累等;直视下对可疑病变取材活检,有助于发现较小的或较早期的病变,与分段诊刮术比较,后者可相对降低子宫内膜癌的漏诊率。(4)核磁共振成像(MRI):MRI可较清晰地显示子宫内膜癌的病灶大小、范围,肌层浸润以及盆腔与腹主动脉旁淋巴结转移情况等,从而较准确估计肿瘤分期。(5)肿瘤标志物 血清CA125在早期内膜癌患者一般不会升高,若有子宫外转移的晚期患者,CA125可明显升高,并可作为该患者的肿瘤标志物,检测病情进展和治疗效果。四、子宫内膜癌的治疗手段有哪些?手术是子宫内膜癌最主要的治疗方法。对于早期患者,手术目的为手术-病理分期,因为准确判断病变范围及分期与患者的预后密切相关,切除病变的子宫和可能存在的转移病灶,全面分期对于患者术后辅助治疗方案的选择非常重要。放疗是治疗子宫内膜癌有效的辅助治疗方法之一。单纯放疗仅适用于年老体弱及有严重内科合并症不能耐受手术或禁忌手术的患者。化疗很少单独应用于子宫内膜癌的治疗,多用于特殊类型的子宫内膜癌,如浆液性、透明细胞癌等;或是复发病例;或是具有复发高危因素的手术后患者。中医中药治疗,手术和放化疗后可给予患者中医中药治疗,固本扶正,提高患者的机体免疫力。
张晓薇 主任医师 广医一院 妇产科3340人已读 - 精选 女性0AB的诊治
女性OAB的诊治广州医科大学第一附属医院 妇产科张晓薇 叶惠荣国际妇科泌尿协会和国际尿控协会(International Continence Society,ICS)将膀胱过度活动症(overactive bladder,OAB)定义为:一组以尿急症状为特征的综合征,常伴尿频和夜尿症状,可伴或不伴急迫性尿失禁(urge urinary incontinence,UUI),并需除外泌尿道感染或膀胱、尿道局部病变[1]。新的OAB定义已不将尿动力学检查表现为逼尿肌过度活动作为诊断的基本条件。尿急是OAB最常见的核心症状,为一种突然或强迫性的排尿欲望,且很难被主观抑制而延迟排尿。研究表明:尿急可以直接导致尿频,即增加排尿次数,减少排尿间隔,尿频又进一步导致每次排尿量减少。主观上白天排尿次数≥8次/天,夜间排尿次数≥3次/夜,且每次尿量<200ml。而UUI是指伴随在突发、强烈排尿欲望之后的不自主漏尿。女性OAB的患病率人群调查资料显示:女性OAB患病率为9%~43%[2-4]。北美的一项流行病学调查结果显示,女性OAB的患病率为16.9%,65岁以上的妇女随年龄的增加患病率上升至30.9%[5],而尤其是女性OAB患者中合并UUI远高于男性。另外,夜尿已成为女性最常见的下尿路症状,发生率约54.5%,所以女性患者OAB症状对生活质量影响更大,OAB患者还可伴有抑郁、焦虑等精神问题[6-7]。由于很多患者对该症认识不足,没有得到及早的诊断和合理的治疗,因而严重影响着患者的生活质量,给患者带来了极大的生理和心理上的困扰,甚至对婚姻造成影响。二、女性OAB的诊断OAB通常是多种症状并存。常见的症状为尿急、尿频、日间尿频、夜尿多、UUI、SUI、夜间遗尿,其中最核心的症状是尿急、尿频症状。对于OAB的诊断是排除性诊断,因此初步的诊断应首先排除泌尿道感染和其他泌尿道疾病。除了症状询问和排尿日记外,有关的尿急症状评分量表包括Patient Perception of Intensity of Urgency Score (PPIUS)[8],Urgency Perception Score (UPS) [9]和Indevus Urgency Severity Scale (IUSS) [10],均有利于尿急症状的量化。尿动力学检查已不作为常规的初步检查,因此尿动力学检查所体现的不自主逼尿肌过度活动也不作为诊断标准,常常根据临床症状即可对OAB作出诊断。初步检查包括尿液常规检查、尿培养及排泄后残余尿测定。若检查未见明显异常,结合病史及临床症状,即可开始OAB的治疗。若发现异常,如尿培养确定有尿路感染,应在控制感染后再对症状进行评估。进一步的选择性检查包括尿动力学检查、膀胱镜检查、诊断性肾脏/膀胱超声检查和神经系统检查,一般不作为OAB的常规检查。对于预期治疗可能失败的患者,如曾行下尿路手术或盆腔放疗的患者,或伴急迫性尿失禁的年轻未产妇女,或难治性的OAB患者均应考虑选择性检查检查[11]。全面的尿流动力学检查不仅能检测和证明逼尿肌过度活动,同时可以进一步排查导致OAB的根本原因或与OAB共存的一些疾病,包括膀胱出口梗阻,排尿功能障碍,膀胱顺应性或收缩功能下降等。内镜检查评估可以识别导致OAB症状的一些潜在的病因,包括膀胱肿瘤,原位癌,溃疡,膀胱结石,异物和膀胱。对于排空不全或血尿患者,上尿路的影像学检查及神经系统评估对下尿路重建手术前也是非常必需的。三、女性OAB的治疗进展1.行为疗法作为OAB一线治疗方法,可应用于所有OAB患者,包括生活方式转变、膀胱训练和盆底肌肉训练。良好的生活方式有利于养成良好的排尿习惯,生活方式转变包括液体摄入管理、减肥、戒烟、戒咖啡、保持大便通畅。膀胱训练即通过患者有意识的延迟排尿和定时排尿以改变排尿习惯,可提高患者自行控制排尿的能力。盆底肌训练通过反复的、有意识的盆底肌肉收缩和放松运动,可提高盆底肌肉肌张力和协调性,改善尿失禁症状。行为疗法强调对患者的健康教育,增加患者对疾病的理解和提高患者依从性,有利于患者坚持治疗。2.药物治疗逼尿肌的收缩由胆碱能M受体介导, 因此抗胆碱能药物是最常用的药物。一线药物有托特罗定(Tolterodine)、曲司氯胺(Trospium)、索利那新(Solifenacin)。应将口服抗胆碱能药物作为二线治疗方案,其中一个原因是在缓解症状的同时,它可能带来如口干、干眼、视物模糊及尿潴留等不良反应。若没有眼科医师允许,合并窄角性青光眼的患者不能使用抗胆碱能药物,有胃排空障碍或尿潴留病史的患者,应用抗胆碱能药物需非常谨慎。目前研究看来,各类口服抗胆碱能药物对OAB治疗的疗效相似,但随机试验的分析结果提示,药物在口干、便秘等不良反应方面存在差异。托特罗定治疗的口干、便秘发生率低于奥昔布宁治疗的口干、便秘发生率。托特罗定缓释剂所致的口干发生率显著低于托特罗定速释剂[12]。选择较低不良反应发生率的药物缓释剂型,可减少患者因不良反应而放弃治疗的情况,有助于提高患者治疗依从性。抗胆碱能能药物治疗是OAB保守治疗的一个重要补充,一项系统回顾表明抗胆碱能药物联合行为治疗的患者比单一膀胱训练的患者症状改善更明显 [13]。在一线治疗及二线治疗无效时,可考虑应用肉毒杆菌毒素,它能阻断胆碱能神经末稍释放乙酰胆碱, 导致逼尿肌麻痹, 改善逼尿肌不稳定的症状。A型肉毒杆菌毒素治疗可直接向膀胱注射高浓度的药物, 产生疗效而不损害其他组织器官。其他药物治疗还包括钙离子通道阻断剂、钾离子通道激动剂、辣椒辣素、周树脂毒、雌激素等,都有利于改善OAB症状,可酌情选用。3.神经调节治疗神经调节因其费用高、具侵入性的特点,仅用于行为疗法和药物治疗效果不理想时的难治性OAB患者。电刺激能激活神经反射、引起肌肉的收缩,骶神经根调节下尿路功能,电刺激骶神经根用于OAB治疗可改善尿失禁症状。4.手术治疗手术治疗通常用于保守治疗失败后, 是最后的治疗手段。手术治疗包括膀胱去神经支配术、膀胱扩大术和尿流改道术。仅适用于严重低顺应性膀胱及小容量膀胱。OAB是一种慢性病,会给患者带来生活不便但并不危害患者生命,应充分权衡利弊和考虑患者的意愿再决定是否施行手术。膀胱过度活动症在临床中很常见,但其临床表现不特异,可能合并其他存在相似症状的疾病,加之患者常难以准确描述症状及其严重程度,有时或因羞愧心理而有意隐瞒或缩小病情,因此常常被漏诊或误诊。尿急症状评分量表和生活质量问卷调查有助于对病情严重程度的评估。提高对该病的认识, 仔细进行病史询问和体格检查,结合量表及问卷调查, 可早期诊断并选择合理的治疗方案,改善患者的症状和提高患者的生活质量。参考文献:1.Haylen BT, de Ridder D, Freeman RM, et al. An International Urogynaecological Association (IUGA)/International Continence Society (ICS) joint report on the terminology for female pelvic floor dysfunction. International Urogynecology Journal 2010;21:5–26.2.Choo MS,Ku JH,Lee JB,et al.Cross-cultural differences for adapting overactive bladder symptoms:Results of an epidemiologic survey in Korea[J].World J Urol,2007,25:505-5093.Coyne KS,Sexton CC,Vats V,et al.National community prevalence of overactive bladder in the United States stratified by sex and age[J].Urology, 2011,77:1081-1084.4.Tikkinen KN,Auvinen A,Tiitinen A, Et al.Reproductive factors associated with nocturia and urinary urgency in women :A population-based study in Finland[J].Am J Obstet Gynecol,2008, 199:153e1-157e1.5.Stewart WF, Corey R, Herzog AR, et al. Prevalence of overactive bladder in women: results from the NOBLE program. Int Urogynecol J 2001;12(3):S66.6.Sellers D J, McKay N. Developments in the pharmacotherapy of the overactive bladder[ J] Curr Opin Urol, 2007, 17( 4):223- 230.7.Sexton CC, Coyne KS, Thompson C, et al. Prevalence and effect on health related quality of life of overactive bladder in older Americans: Results from the epidemiology of lower urinary tract symptoms study[J].J Am Geriatr Soc,2011,59:1465-1468.8.Cartwright R, Panayi D, Cardozo L, Khullar V. Reliability and normal ranges forthe Patient’s Perception of Intensity of Urgency Scale in asymptomatic women. BJUInt 2010;105:832–6.9.Cardozo L, Coyne KS, Versi E. Validation of the Urgency Perception Scale. BJU Int2005;95:591–6.10.Nixon A, Colman S, Sabounjian L, et al. A validated patient reported measureof urinary urgency severity in overactive bladder for use in clinical trials. J Urol2005;174:60411. Nitti, V., Clinical testing for overactive bladder. Can Urol Assoc J, 2011. 5(5 Suppl 2): p. S137-8.12. Gormley, E.A., et al., Diagnosis and treatment of overactive bladder (non-neurogenic) in adults: AUA/SUFU guideline. J Urol, 2012. 188(6 Suppl): p. 2455-63.13. Alhasso, A.A., et al., Anticholinergic drugs versus non-drug active therapies for overactive bladder syndrome in adults. Cochrane Database Syst Rev, 2006(4): p. CD003193.
张晓薇 主任医师 广医一院 妇产科3187人已读 - 精选 阴道封闭术
阴道封闭术的适应证和禁忌证广州医学院第一附属医院 妇产科(510120)张晓薇 许丽1877年Leon Le Forts报道了子宫脱垂患者将阴道前、后壁缝合两侧留有孔道的手术方式,至今已成为经典的阴道半封闭术, 也称LeFort手术。随后于1925年在LeFort手术的基础上进一步实施切除子宫后行阴道全封闭术。传统观点认为阴道封闭术适用于高龄(年龄大于75岁)、不能耐受阴道重建手术者,也作为既往手术失败的补救措施。由于阴道封闭术后成功率高(90-100%[1, 2]),并发症发生率低(严重并发症约2%;一般并发症约15%),术后恢复快。由于人口的老龄化,75岁以上的老龄妇女比例在增加。因此,阴道封闭术的手术比例随之增加,其适应证也有扩宽的趋势。有观点认为年龄大于75岁的严重盆腔器官脱垂患者、合并多种内科疾病、无性生活要求者可考虑行阴道封闭术[3]。而未绝经、有性生活要求、有生殖系统的恶性病变或癌前病变、或严重心、脑、肺功能障碍者为阴道封闭术的禁忌证。但有关阴道封闭术的适应证患者的年龄、脱垂类型和程度,及性功能等问题仍存在争议。1. 年龄因素据美国人口统计局官方统计:到2050年美国85岁或大于85岁妇女人数将增加1倍,大于65岁妇女人数将达90,000,000[4]。随着人口的才老龄化,阴道封闭术的手术比例将进一步增加。一般认为平均年龄控制在75岁左右。但文献报道阴道封闭术术后感到后悔的患者约0-12.9%,且与患者年龄无关[1, 2, 5]。由于高龄患者围手术期心、脑血管意外事件及血栓栓塞风险高,所以术前应充分评估患者的心、脑、肺功能。阴道封闭术最好选择局麻或区域麻醉。为降低血栓栓塞风险,术中及术后应用下肢持续压力泵,术后早期下床活动,对于高血栓风险者术后24小时采用低分子肝素预防性药物治疗。术后出现并发症大约5%,包括心血管事件,脑血管意外,下肢静脉血栓和肺栓塞等。其他较轻的合并症发生率约15%,如术后病率、肺炎、持续阴道出血、肾孟肾炎、血肿、输尿管阻塞、泌尿道感染等。手术死亡率1/400[6]。由于手术时间较短,创伤较少,与盆底重建手术比较,并发症发生率低。因此,阴道封闭术对于体弱、合并多种内科疾病、自我形象感知下降、无性生活要求、且对盆底重建手术有禁忌证的患者,其平均年龄还可适当降低;相反,对于身体状况好,自我形象感知高、手术耐受性好的患者,则年龄界线可适当提高。2.脱垂类型及程度手术方式的选择需要考虑的因素包括:患者是否耐受手术、术后恢复时间、术中及术后并发症、手术辅助材料的风险、对性生活的要求。医生对患者术后的疗效评价徐手术成功率以外,应更多关注患者的对手术的期待值及生活质量的要求。目前,对盆底重建手术的疗效的评价,从原来关注患者客观指标的改善度,转向更多地关注患者对手术的期待与目标的满意度,这对医生手术方式的选择有指导意义。阴道封闭术对于中盆腔缺陷是最好地选择,以POP-Q评分为Ⅲ-Ⅳ期子宫脱垂为主、但也可应用于前、中、后盆腔均有缺陷的患者,阴道前壁脱垂或阴道后壁脱垂为主的患者。老年的POP患者即使POP-Q评分为Ⅱ期,但阴道长度过短(<5>8 cm),伴有脱垂症状者、或阴道重建手术失败的患者亦适于行阴道封闭术[3, 7]。3.性功能问题一项有关老年人健康与性方面的调查显示:年龄段分别为:57-64岁、65-74岁和75-85岁妇女有性活动的比例分别为62%,40%和17%。这种性活动指双方自愿的活动,包括性接触、性交和性高潮等[8]。文献报道对阴道封闭术患者进行随访,术后感到后悔的发生率不高,约0-12.9%,既使术后患者感到后悔,但其中半数患者仍表示愿意接受此类手术[5]因此,认为高龄,年龄≥75岁、无性生活要求的重度盆腔器官脱垂患者是阴道封闭术的适应证。但也持有异议。据Huang等统计年龄≥65岁女性,大约30%有中度的性要求[6]。另一项回顾性资料显示116例年龄≥75岁的盆腔器官脱垂患者手术方式的选择,包括阴式子宫切除+McCall后穹窿成形术102例(占73.9%),其中阴道前壁修补术106例(占76.8%),阴道后壁修补术36例(占26%),阴道髂尾肌悬吊术4例(占2.9%),而选择阴道封闭术仅9例(占6.5%)。手术客观成功率87.6%主观成功率86.4%,术中并发症0.7%,术后并发症3.6%。作者认为虽然盆底重建手术比阴道封闭术手术技术要求相对高,手术时间较阴道封闭术长,但并不影响手术治疗的安全性[9]。可见,阴道封闭术前对患者及配偶充分的知情同意是非常重要的,且充分告知术后阴道解剖学的变化。该术式仅适用于无性生活要求的患者。综上所述,阴道封闭术是高龄、体弱、且无性生活要求的严重盆腔器官脱垂患者可选择的有效、安全的手术治疗方法。但其对生活质量及患者术后心理状态的影响仍需进一步评价。参考文献[1] Hoffman MS, Cardosi RJ, Lockhart J, et al. Vaginectomy with pelvic herniorrhaphy for prolapse[J]. Am J Obstet Gynecol, 2003, 189(2):364-370; discussion 370-361.[2] FitzGerald MP, Brubaker L. Colpocleisis and urinary incontinence[J]. Am J Obstet Gynecol, 2003, 189(5):1241-1244.[3] Abbasy S, Kenton K. Obliterative procedures for pelvic organ prolapse[J]. Clin Obstet Gynecol, 2010, 53(1):86-98.[4] Federal interagency forum on aging-related statistics. Older Americans 2010: key indicators of well-being. Federal interagency forum on aging-related statistics. Washington, DC: U.S. Government printing office, 2008.[5] vonPechmann WS, Mutone M, Fyffe J, et al. Total colpocleisis with high levator plication for the treatment of advanced pelvic organ prolapse[J]. Am J Obstet Gynecol, 2003, 189(1):121-126.[6] Huang AJ, Subak LL, Thom DH, et al. Sexual function and aging in racially and ethnically diverse women[J]. J Am Geriatr Soc, 2009, 57(8):1362-1368.[7] 刘海元, 朱兰. 中盆腔结构功能障碍的阴道封闭手术治疗[J]. 中国实用妇科与产科杂志, 2007, 23(8):655-657.[8] Lindau ST, Schumm LP, Laumann EO, et al. A study of sexuality and health among older adults in the United States[J]. N Engl J Med, 2007, 357(8):762-774.[9] Ghezzi F, Uccella S, Cromi A, et al. Surgical treatment for pelvic floor disorders in women 75 years or older: a single-center experience[J]. Menopause, 2011, 18(3):314-318.
张晓薇 主任医师 广医一院 妇产科3.1万人已读 - 精选 子宫腺肌症不孕的处理
子宫腺肌症(endenomyosis)是指子宫肌层内出现异位的子宫内膜腺体和间质,从而导致周围肌层异常增生,异位的子宫内膜位于距子宫内膜-肌层连接处至少2.5㎜内的肌层内。子宫各处均可发生,但以后壁受累最常见。子宫腺肌症与不孕之间的关系尚未明确。严重的子宫腺肌症患者采用人工辅助生殖技术其成功受孕的机率下降。法国一项研究观察了152名不孕妇女子宫内膜下“连接区域”的MRI图像,发现其厚度与IVF移植成功率有关,当厚度<5mm时则没有子宫腺肌症,当最大厚度>10mm时IVF胚胎移植成功率仅2%【1】。小样本的研究或个案报道中发现子宫腺肌症可能与低生育能力有关,研究发现经过子宫腺肌瘤保守治疗后生育能力得以恢复【2-4】。但也有人认为子宫腺肌症与低生育能力无关,因为子宫腺肌症的发病因素与多产相关。目前对子宫腺肌症合并不孕症患者的最佳治疗方案尚未能达成共识。其治疗方法包括:药物治疗、腹腔镜或剖腹的子宫腺肌瘤剔除手术、手术联合药物治疗、子宫动脉栓塞术以及磁共振引导聚焦超声等,但尚缺乏RCT的循证医学证据。(一) 药物治疗促性腺激素释放激素激动剂(GnRHa)公认为首选的药物。GnRHa对子宫腺肌症的治疗机制尚不明确。GnRH激动剂可以短暂抑制下丘脑垂体性腺卵巢轴,使体内雌激素水平下降,导致子宫异位病灶萎缩,子宫体积缩小,减轻症状。另外,GnRHa 可增加子宫内膜的容受性。一项有关应用GnRHa治疗子宫腺肌症与受孕率的关系研究显示,用药后9例自然怀孕,所有妊娠发生在完成治疗后1个月至12个月内,显示子宫腺肌症合并生育能力下降的患者采用GnRHa可以促进受孕,而且作者推荐若在完成药物治疗后的6个月内或药物治疗后第一个月经周期后未妊娠者则应积极助孕【5】。国内临床观察资料显示应用GnRHa治疗子宫腺肌症合并不孕患者的受孕率达75.0%(9/12)【6】。Khan KN等【7】研究发现在患有子宫腺肌症的低生育能力妇女中使用GnRHa治疗后子宫内膜的巨噬细胞数量显著减少,提高胚胎移植成功率。Mijatovic等【8】资料显示不孕伴子宫腺肌症患者经过GnRHa治疗后行IVF或ICSI的妊娠率与不伴子宫腺肌症的不孕症患者相似。(二) 保守手术虽然子宫腺肌症不孕患者经手术治疗有妊娠的个案报道,但保守手术与药物治疗比较前者的妊娠率较低。可能的原因:(1)由于病灶广泛,手术切净率低;(2)术后难以避免盆腔粘连,子宫畸形,宫腔粘连,和宫腔容积减少等情况,而影响受孕。(3)手术过程难以避免地使子宫内膜异位病灶进入子宫肌层,增加子宫内膜进入子宫肌层的概率,发生率30%【5】。(4)与子宫肌瘤剔除术比较,子宫切口周围血供较差,子宫肌层张力下降,术后子宫破裂的风险有可能增加。一项临床观察资料显示:采用保守手术治疗子宫腺肌症后,9例自然妊娠,其中1例在妊娠12周发生子宫破裂【9】。盆腔去神经支配治疗:近几年国外学者采用开腹或腹腔镜下骶前神经切除术(PSN)及子宫神经切除术(UNA)治疗原发及继发性痛经,取得了较好的效果。原理:盆腔脏器感觉神经传导通路由位于骶骨前的下腹部神经丛到达脊柱,因此切断骶前神经干可阻断痛觉传导通路。此两种手术均切断大部分宫颈感觉神经纤维,从而减轻子宫疼痛。适用于药物治疗无效,要求保留子宫的患者,也可提高妊娠率。但术后有可能出现副交感神经功能障碍相关的并发症,如腹泻、便秘、泌尿系统症状、阴道干燥、性交不快或极度兴奋等。用药后或不特殊处理均可明显改善以上症状,其他极少见的并发症包括:右侧髂动脉损伤、乳糜样腹水及单侧阴唇水肿等。(三)保守手术与药物联合治疗因为药物治疗可以短暂地抑制异位子宫内膜病灶的生长,而手术治疗子宫内膜异位症相关疾病的有效率大约50%,所以联合保守手术和药物治疗(GnRHa或达那唑)得以在临床应用。一项研究发现,165例有症状的子宫腺肌症患者接受保守手术治疗,分为GnRHa联合治疗组与单纯手术组,结果显示:2年随访发现联合治疗组比单纯手术组有更高的症状改善率,更低的症状复发率,但两组临床妊娠率无显著差异(联合治疗组妊娠率79.5%,而单纯手术组74.1%),成功分娩率也无显著差异(联合治疗组72.7%,单纯手术组63.0%)。因此,手术与药物联合治疗方案有更高的症状改善率,更低的复发率。因此,认为对于严重子宫腺肌症合并不孕的患者建议选择联合治疗方案【10】。 (四)子宫动脉栓塞(Uterine Artery Embolization UAE)栓塞子宫两侧的供血动脉,破坏病灶血管床并抑制血管再生,使异位的内膜组织坏死,子宫肌层因体积减小而压迫关闭原来的微小通道,正常的子宫内膜失去了进入肌层的通道,从而降低复发的可能。子宫动脉栓塞后,虽然正常的子宫内膜功能层也会出现轻度坏死,但在血管侧支循环建立后可重新生长并恢复正常功能。而异位的内膜由于缺少基底层的支持,这种坏死是不可逆的,已坏死的肌层病灶不能重新生长而达到治疗目的。UAE治疗子宫腺肌症后仍可妊娠和分娩。Kim等【11】报道6名患者进行UAE治疗后有8次妊娠,其中3名为子宫内膜异位症患者,1名患者同时有子宫内膜异位症和子宫肌瘤。1名子宫内膜异位症患者妊娠2次,一次妊娠至34周,一次为足月妊娠。除了一名新生儿在34周发生胎膜早破而早产(出生体重为1850g)外,其他所有新生儿均为足月分娩健康新生儿。尽管例数较少,作者认为UAE的聚乙烯醇颗粒不会影响生育和妊娠结局。虽然有报道子宫动脉栓塞术对生育力无影响,近年有关于子宫肌瘤切除术和子宫动脉栓塞术后生殖能力比较的报道,观察发现在治疗后2年内子宫肌瘤切除术组患者较子宫动脉栓塞术组有更强的生殖能力的比较。虽然没有关于UAE影响生育能力的报道,但学者们认为保守手术治疗后生育效果优于UAE,推荐渴望生育的子宫腺肌症患者采取保守手术治疗而少采用UAE。(五)磁共振引导聚焦超声(Magnetic Resonance-guided Focused Ultrasound,MrgFU)MrgFU是指在MRI引导下,运用高亮度聚焦超声使局部病灶的温度达55度以上发生蛋白变性,通过凝固性坏死使细胞发生不可逆性调亡,使内异症病灶发生坏死,从而达到治疗目的。该方法是近年应用于治疗子宫腺肌症或子宫肌瘤的新方法。Rabinovici等【12】报道9例患者接受MrgFU治疗,其中一例患者在MrgFU后妊娠,并经阴道分娩一足月产健康活女婴,出生体重3.050 kg。但此类报道仍为个案,尚缺乏大样本的临床研究。 综上所述,子宫腺肌症不孕的处理以药物治疗、药物联合手术治疗为目前主要的治疗方案,近年也偿试采用UAE和MrgFU等新方法,但疗效仍未确定。由于子宫腺肌症不孕的处理的报道以个案报道及回顾性资料为主,尚缺乏RCT证据。所以,子宫腺肌症不孕的处理仍存在较大的争议。参考文献:1. Maubon A, Faury A, Kapella M et al. Uterine junctional zone at magnetic resonance imaging: a predictor of in vitrofertilization implantation failure. J Obstet Gynaecol Res 2010;36 (3): 611–618.2. Matalliotakis IM, Katsikis IK, Panidis DK. Adenomyosis: what is the impact on fertility? Curr Opin Obstet Gynecol 2005;17:261–4.3. Chia CC, Huang SC, Chen SS, et al. Ultrasonographic evaluation of the uterine fibroids induced by treatment with a GnRH analog. Taiwan J Obstet Gynecol 2006;45:124–8.4. Parsanezhad ME, Azmoon M, Alborzi S, et al. A randomized, controlled clinical trial comparing the effects of aromatase inhibitor (letrozole) and gonadotropin-releasing hormone agonist (triptorelin) on uterine leiomyoma volume and hormonal status. Fertil Steril doi: 10.1016/j.fertnstert.2008.09.0645. Wang PH, Fuh JL, Chao HT, Liu WM, Cheng MH, Chao KC. Is the surgical approach beneficial to subfertile women with symptomatic extensive adenomyosis? J Obstet Gynaecol Res 2009;35:495–502.6. 康佳丽,厦薇等. 促性腺激素释放激素激动剂治疗子宫腺肌病合并不孕. 中国实用妇科与产科杂志2001,17(6):359-3607. Khan KN, Kitajima M, Hiraki K et al. Changes in tissue inflammation, angiogenesis and apoptosis in endometriosis,adenomyosis and uterine myoma after GnRH agonist therapy.Hum Reprod 2010; 25 (3): 642–653. 8. V. Mijatovic, E. Florijn, N. Halim, R. Schats, P. Hompes. Adenomyosis has no adverse effects on IVF/ICSI outcomes in women with endometriosis treated with long-term pituitary down-regulation before IVF/ICSI. European Journal of Obstetrics & Gynecology and Reproductive Biology 151 (2010) 62–65.9. Wood C. Surgical and medical treatment of adenomyosis. Hum Reprod Update 1998;4:323–36.10. Wang PH, Liu WM, Fuh JL, Cheng MH, Chao HT. Comparison of surgery alone and combined surgical-medical treatment in the management of symptomatic uterine adenomyoma. Fertil Steril 2009;92:876–85.11. Kim MD, Kim NK, Kim HJ, Lee MH. Pregnancy following uterine artery embolization with polyvinyl alcohol particles for patients with uterine fibroid or adenomyosis. Cardiovasc Intervent Radiol 2005;28:611–5.12. Rabinovici J, Inbar Y, Eylon SC, Schiff E, Hananel A, Freundlich D. Pregnancy and live birth after focused ultrasound surgery for symptomatic focal adenomyosis: a case report. Hum Reprod 2006;21:1255–9. (2010年4月22日)
张晓薇 主任医师 广医一院 妇产科1.5万人已读 - 诊前须知 女性尿失禁患者就医指导
女性尿失禁患者就医指导广州医科大学第一附属医院女性盆底中心,主任医师 张晓薇 咳嗽漏尿、大笑漏尿……是很多女性从中青年就开始面临的困扰,由于妊娠、分娩、肥胖、年龄的增长,漏尿情况逐渐加重,但由于积年累月,很多患者便以为是“正常情况”,不到万不得已,都不会选择就医,有些则因为惧怕手术,而拖延治疗。但也一部分人群因出现漏尿、尿失禁问题而焦虑,影响日常生活和家庭生活。也有一部分老年患者因为尿频尿急漏尿急迫要求手术而四处求医,其实不同类型的尿失禁治疗各异,及时就医很有必要,因为咳嗽行走时漏尿为压力性尿失禁,它可以通过生活方式调整改善、盆底肌训练、生物反馈和二氧化碳激光和手术等治疗得到治愈。而尿急漏尿则通过膀胱训练、生物反馈或药物治疗症状得以改善和治愈。六旬阿姨尿失禁迫切要求手术,谁知吃药1个多月症状改善王阿姨(化名)今年65岁,但存在尿频、尿急时漏尿情况已有多年。据其丈夫和女儿反应,王阿姨平日里不到半小时就要上一次厕所,白天大约要去十几次厕所,晚上稍微好点,但也有四到五次,严重影响了生活和睡眠。因为尿急、漏尿问题,王阿姨平日里不敢出门,生怕在外找不到厕所,实在需要出门,就只能穿上尿不湿。看着朋友退休以后到处游玩,自己只能被困在家里,她感到非常抑郁。前段时间,王阿姨在网络上看到报道说有手术能解决漏尿问题,便急迫地想要手术,丈夫和女儿对她的决定也非常支持,于是开始四处求医。泌尿科、妇科、外科……王阿姨几乎看遍了当地好几家大医院,能跑的科室都跑了一遍,但都没有得到满意的答复,要不认为她不算严重,再观察观察;要不认为不符合手术指征,让其到其他医院看看。后来,听病友说广州医科大学附属第一医院有子宫脱垂、尿失禁专科,专门治疗女性泌尿问题,王阿姨赶紧飞到了广州。在找到广医一院妇科主任医师张晓薇时,王阿姨的第一句话就是:“主任,你帮我手术吧!”“我还是要了解一下你的具体情况,看看适不适合手术。”张晓薇初步了解她的病情后,并排除了尿路感染,让其回去做3天的排尿日记再复诊,王阿姨只能照做。3天后,王阿姨由女儿陪伴复诊,女儿对张晓薇详细诉说了母亲近些年的不容易,再一次要求手术。但张晓薇看完排尿日记,检查没有子宫和阴道脱垂,B超检测没有残余尿量,认为其漏尿主要病因是膀胱过动症,考虑其没有糖尿病、脑梗等基础病。膀胱过动症多数是不需要手术的,于是让其拿一个月的药回去吃吃看,并叮嘱其做凯格尔运动、调整饮水和排尿习惯等,一个月后回来复诊。“让她吃药,她还不开心呢,一直说要手术。”张晓薇回忆:“一个月后她笑嘻嘻的回来复诊,就说自己好像不需要手术了。”经过一个月的药物治疗,王阿姨的尿频和尿急漏尿症状得到明显改善,后再经过两个月药物巩固,漏尿症状基本消失,能2小时排尿一次,王阿姨终于可以加入朋友的旅行团,一起去探索大好河山了。老年女性漏尿病因复杂,多为混合因素。张晓薇介绍,女性漏尿有四大类,一是压力性尿失禁,二是急迫性尿失禁,三是混合性尿失禁,还有充盈性尿失禁,但对于老年女性以混合性尿失禁多见。由于分娩损伤,生育过的女性约30%左右会存在不同程度的压力性尿失禁的情况,如果症状轻,体型不胖,通过做盆底肌训练,往往能够缓解症状。但随着年龄的增长,叠加盆底肌弹性和收缩敏感性下降;绝经后雌性激素水平下降、引起阴道和尿道黏膜萎缩,或合并阴道松驰和子宫脱垂等问题,使得漏尿逐渐加重。所以,老年女性漏尿,往往压力性尿失禁和尿急漏尿同时存在,医学上称混合性尿失禁,治疗上只需要抓住关键问题,视什么症状最困扰,解决主要问题即可,以不影响生活质量为目的,如果以尿急漏尿为主,首选药物治疗和膀胱训练,并非一定手术。一般情况下,膀胱过动症引起的漏尿可通过药物治疗改善,压力性尿失禁可通过手术改善。但是不论是哪种情况,通过进行生活方式调整,如减肥、做凯格尔训练、膀胱训练等都可以改善漏尿情况,如改善后的漏尿情况能够接受,也不一定要接受手术。严重影响生活质量的压力性尿失禁需要手术。深圳的刘阿姨今年六十多岁,也存在严重的漏尿问题,病程大约已有20余年,开始仅仅是咳嗽和打喷涕漏尿,这种情况她一直可以忍受。但绝经后近几年开始憋不住尿,经常跑厕所,甚至行走时漏尿,外出需用尿裤子了。虽然症状与王阿姨类似,却是典型的压力性尿失禁为主的漏尿,这么严重的漏尿多需要手术。刘阿姨看过很多医生,都建议她手术。但刘阿姨却坚持不手术,并四处求医。最终经张晓薇教授的耐心解释她接受了手术,解决了20多年的困扰。就医前专家建议:1.提前做好排尿日记,就医更方便当存在泌尿问题就医时,为了准备诊断,除了要做相关检查外,排尿日记是帮助医生准确判断病因的重要依据之一南山名医团2.当存在泌尿问题就医时,为了准备诊断,除了要做相关检查外,排尿日记是帮助医生准确判断病因的重要依据。以很多患者在初次就诊时被要求回家做3天的排尿日记再复诊。其实,排尿日记也是可以提前做的。在挂号后,提前记录,带着排尿日记就医能够大大节省时间。排尿日记方法:准备工作:下载排尿日记表(或准备一个空本子);购买有刻度的尿杯(或用有刻度的矿泉水瓶)、水杯。记录做法:记录一天24小时的排尿次数、尿量、具体排尿时间,起床时间和入睡时间。同时记录每次排尿的情况,如有无尿失禁、尿急感,是否使用尿垫。除去要记录上述的项目之外,还应该记录喝了多少水(包括牛奶和汤水),什么样的水(是咖啡,饮料,茶叶水还是白开水)等。 作者:张晓薇
张晓薇 主任医师 广医一院 妇产科69人已读 - 诊前须知 尿频尿急症状严重影响女性生活质量——可治吗?
尿频尿急症状严重影响女性生活质量——可治吗?上班时总跑卫生间,严重降低工作效率!逛街时总跑卫生间,严重影响购物兴致!聚会时总跑卫生间,严重疏远朋友感情……估计不少女性朋友会经历诸如此类的遭遇,尤其是中、青年女性。明明自己没有喝多少水,但仍然总是止不住地往卫生间跑,都是尿频、尿急惹的祸!难以启齿的症状严重影响了女性正常的工作、生活和休闲娱乐,重者甚至导致肾功能损害和心理障碍,大大降低女性的生活质量。今天我们就来和大家聊聊究竟怎么样才算是尿频、尿急,以及尿频尿急症状可治吗?尿频是指排尿次数明显超出正常。正常人一般日间排尿次数为4-6次,夜间为0-2次,白天排尿超过8次,夜尿超过2次视为尿频。而尿急是指迫不及待想要排尿的一种症状,且难以控制。想要准确地判断自己是否真的有尿频、尿急症状,单靠自我感觉往往是不够的,我们要学会对自己每天的饮水和排尿情况记个日记,像记流水账一样把每次饮水和排尿的量及时间记录下来,通常记录3天,然后带好这个小本本去看医生,医生才能更准确地做出判断。首先我们要明白的是,尿频、尿急是一组症状,而不是一种疾病。导致女性尿频、尿急症状的因素有多种。首先是饮水过多、精神紧张等生理因素,此种情况导致的尿频、尿急多为短暂性的,无需过度担心。其次是诸如尿路感染、腺性膀胱炎、膀胱过度活动症或盆底肌筋膜疼痛综合征等疾病因素,这里我们也向大家重点介绍由疾病导致尿频、尿急症状的治疗。排除生理因素导致的尿频、尿急症状后,我们就要考虑疾病因素了。而尿频、尿急症状的病因查找和治疗一定要寻求专业医生,盲目治疗不但耽误病情,甚至加重疾病进展。在可能导致女性尿频、尿急症状的疾病中,我们首先要考虑和排除的是尿路感染,女性因为尿道解剖和外阴结构的特殊性,比男性更易发生尿路感染。尿路感染的治疗主要以药物治疗为主,女性朋友们需要在专业医生的指导下规范使用抗生素治疗。女性尿路感染还容易反复,因此平时还应注重生活习惯的改变,如多饮水及保持外阴清洁。对于腺性膀胱炎和膀胱过度活动症导致的尿频、尿急症状的诊断和治疗则要相对复杂一些,主要治疗方法包括以下几种。保守治疗:包括进行盆底肌训练,治疗糖尿病、神经系统疾病、心理障碍等基础疾病,停用可能导致尿频的药物,进行膀胱容量功能训练,改变生活习惯(如少喝咖啡、茶等),进行行为治疗(如定时饮水和排尿等)。物理治疗:包括盆底肌磁刺激、电刺激,针灸疗法,胫后神经刺激。药物治疗:保守治疗和物理治疗无效者可采用药物治疗,治疗药物需在专业医生指导下使用。手术治疗:经药物治疗3个月仍无效者,可考虑手术治疗,包括膀胱肉毒素注射、膀胱灌注或骶神经调控治疗等。总之,如果你有尿频尿急症状,需要及早就医,查明病因、及时治疗。
张晓薇 主任医师 广医一院 妇产科530人已读 - 患者故事 1例复杂性尿瘘病例治疗经过分享
一例复杂性膀胱阴道瘘的诊疗经过分享 ------张晓薇团队最近成功救治了一位困扰2年多的尿瘘一位来自贵州48岁的赵女士,2年前因“子宫肌瘤、宫颈高级别癌前病变”在当地医院行开腹全子宫切除术,术后第五天就出现阴道持续漏尿,诊断“全子宫切除术后膀胱阴道瘘”,留置导尿管足足半年,仅能呆在家无法出门和工作,随后在当地医院进行第一次开腹经膀胱入路膀胱阴道瘘修补术,但很遗憾,术后一月拔除尿管后赵女士的阴道漏尿症状根本无改善,且较漏尿更加重了。无奈之下,赵女士在2021年1月去北京一家大医院求医,诊断“膀胱阴道瘘”,膀胱见两个瘘口直径1.5cm和1cm,行机器人辅助腹腔镜膀胱入路二次膀胱阴道瘘修补+双侧输尿管支架置入术,术后2周拔除输尿管支架,3周拔除导尿管,但拔除尿管后仍有阴道漏尿,且在尿急时体位改变后漏尿症状加重。长期的阴道瘘尿严重影响着赵女士的生活,导致她严重的焦虑、失眠,甚至达绝望的地步。经多家医院的医生的推荐于今年11月赵女士找到了广州医科大学附属第一医院的张晓薇教授团队,入院后再次为赵女士做了仔细的检查,并组织泌尿外科、影像科、超声科、心理科等一起做了MDT讨论。※红色箭头指向为膀胱阴道瘘的瘘口在做好充分的术前准备后,2021-12-9张晓薇教授团队为其进行了第三次的补瘘手术,采用经阴道膀胱阴道瘘修补术(经阴道入路Latzko‘s膀胱阴道瘘修补手术),多次修补术形成的疤痕,加之复合两个瘘口之间形成窦道,使手术难度加大,在狭小的通道中逐层修补,操作医生的体位受限可想而知,经过1个多小时的精细分离及缝合,手术顺利完成,术后留置尿管28天,2022-1-6赵女士返回我院门诊拔除尿管,排尿顺畅,膀胱阴道瘘完全治愈了,2年多的痛苦日了终于熬到头了,脸上暴露出欣喜的笑容。膀胱阴道瘘主要是指膀胱与阴道间存在异常通道,膀胱内的尿液经瘘口从阴道流出,持续阴道漏尿严重影响患者的生活,且反复尿道和膀胱感染,痛苦不堪。其病因主要包括:1、产科分娩损伤引起的膀胱阴道瘘;2、医源性损伤:经腹或腹腔镜或经阴道子宫切除或盆腔病灶切除等手术时损伤膀胱;3、恶性肿瘤的盆腔放疗、晚期的宫颈癌等盆腔器官癌肿、膀胱结核等也可引发本病。目前,因产科分娩助产技术的提高,产时膀胱损伤造成膀胱阴道瘘明显减少,而盆腔难度大的手术过程损伤膀胱和输尿管相对增多。局部阴道闭合的Latzko’s技术尤其适用于子宫切除术后的膀胱阴道瘘,初次修补后的治愈率为93%-100%。作为一个首选的手术,该技术具有手术时间短、失血量少、术后病率低的优点。目前,在张晓薇教授的带领下广医附一院女性盆底中心团队对局部阴道闭合的Latzko’s技术进行了改良,成功进行各类复杂型膀胱阴道瘘修补手术数十例,各位患者术后均恢复良好,手术成功率非常高若患者发现有阴道漏尿情况,一定要注意及时进行治疗,避免耽误病情。 广州医科大学第一附属医院女性盆底中心 王苏、张晓薇2022年2月13日
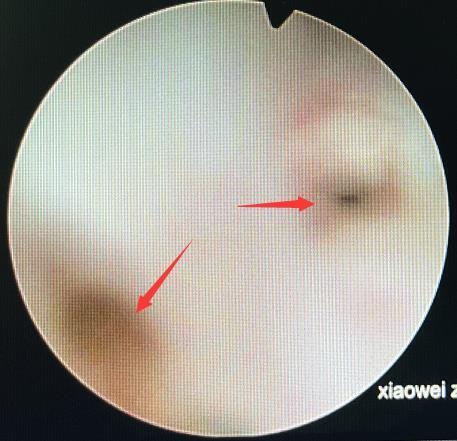 张晓薇 主任医师 广医一院 妇产科589人已读
张晓薇 主任医师 广医一院 妇产科589人已读





